Все о дорсопатии (остеохондроз позвоночника)
Автор материла –
врач-невропатолог высшей категории, к.м.н. Макина С.К.,
Р. Казахстан, г. Петропавловск.
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Декабрь, 2016г., МЦ «Vega-Plus»
Все о дорсопатии ( остеохондроз позвоночника)
Содержание
1. Список сокращений…………………................................................................1
2. Введение ……………………………………………………………………………2
3. Анатомия позвоночника………………………………………………………… 2
4. Исторические аспекты в терминологии дегенеративных заболеваний позвоночника ………………………………………………………………………..9
5. Актуальность проблемы дорсопатии (остеохондроз позвоночника)………… 15
6. Механизм и причины развития дорсопатии…………………………………15
7. Специальные методы исследования позвоночника ………………………….22
8. Терапия позвоночника при дорсопатии ………………………………………23
9. Хондропротекторная терапия позвоночник при дорсопатии………………..25
10. Адаптивная биорезонансная терапия позвоночника……………………….29
11. Нестероидные противовоспалительные препараты (НПВП)………………30
12. Заключение……………………………………………………………………..38
Список сокращений
Межпозвонковый диск (МПД)
Хондропротекторная терапия (ХП)
Нестероидные противовоспалительные препараты (НПВП)
Биорезонансная терапия (БРТ)
Энергоинформационная медицина (ЭИМ)
Здравствуйте, дорогой гость нашего сайта!
Искренне благодарим Вас за проявленный интерес к теме дорсопатии!
Уважаемый читатель, данный материал не является всплеском личных эмоций, он базируется на научных данных и был собран для вас, для большего понимания проблемы и её решения вместе с вами. Заболевания позвоночника в настоящее время глубоко изучаются. Но в тоже время множество вопросов по данной теме находятся в стадии дискуссии. Давайте шаг за шагом ознакомимся с предложенным материалом, освещающий проблемы позвоночника с позиций современной науки и это позволит нам общаться с Вами на одном языке. Информация собиралась и комплектовалась так, чтобы читая и изучая его, каждый заинтересовавшийся мог получить ответы на вопросы, связанные с той или иной проблемой позвоночника, если они есть. В связи с чем, любезно прошу вас набраться немного терпения и в добрый путь!
Анатомия позвоночника
Для начала немного об анатомии позвоночника. Известно, что позвоночный столб состоит из позвонков. У человека в средней норме позвоночный столб содержит 32-34 позвонка. Из них 5 позвонков срастаются между собой, образуя так называемый крестец и от 3-х до 5-ти позвонков, срастаясь, формируют копчиковую кость. Свободные же позвонки между собой имеют прослойки хрящевой ткани — так называемые межпозвонковые диски (МПД). Соединяются между собой позвонки также посредством суставов: дугоотросчатых, обеспечивающих связь между отростками, и атлантоосевых, расположенных между первым и вторым шейными позвонками.
Межпозвонковый диск – сложное анатомическое образование, напоминающее по форме диск, находящийся между позвонками обеспечивает подвижность позвоночника, его эластичность, упругость, способность выдерживать большие нагрузки, он играет ведущую роль в биомеханике движения позвоночного столба.
МПД состоит из
1. двух гиалиновых пластинок, плотно прилегающих к замыкательным пластинкам тел смежных позвонков, выполняющие основную роль в транспортировке воды и питательных веществ к пульпозному ядру и выведении продуктов обмена.
2. пульпозного ядра;
3. фиброзного кольца.
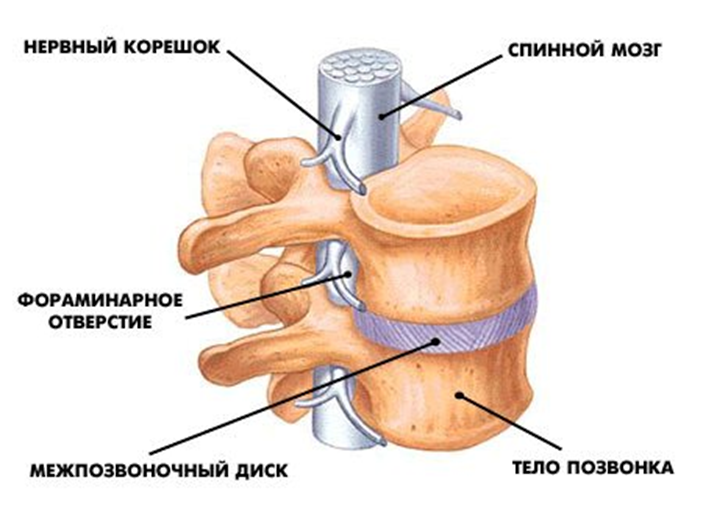
Рис. 1 Схема позвоночного двигательного сегмента (инет).
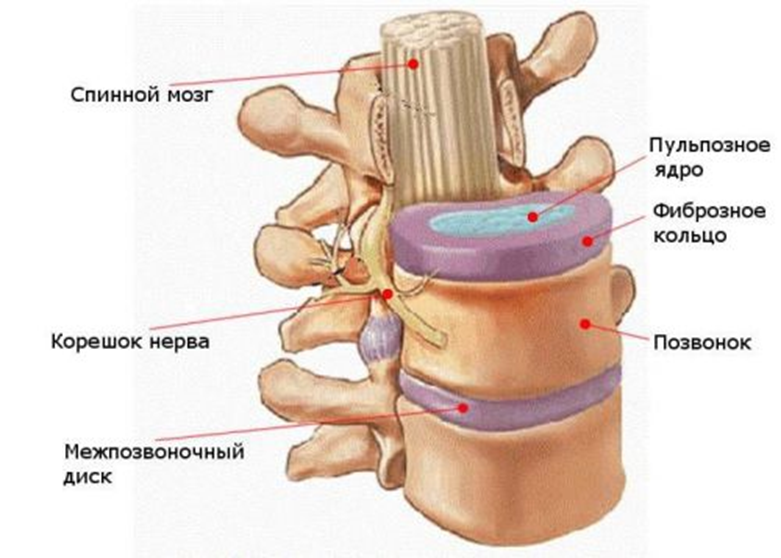
Рис. 2 Схема межпозвонкового диска (вид сверху, инет).
Пульпозное ядро – бессосудистое образование, эластичной консистенции, состоит из отдельных хрящевых и соединительнотканных клеток, коллагеновых волокон. В центре ядра в норме имеется полость объемом 1,0-1,5 см3. В состав межклеточного вещества ядра входят протеины, мукополисахариды (от лат. mucus–слизь), включая гиалуроновую кислоту, которым принадлежит основная роль в поддержании внутридискового давления. При возрастании нагрузки ядро всасывает воду, тем самым, сохраняя равновесие, а при снижении нагрузки - сбрасывает "лишнюю" воду. С возрастом способность ядра удерживать воду снижается, оно теряет свою эластичность, снижается высота диска. Студенистое ядро у пожилых содержит до 70% воды. Благодаря тургору давление диска передается на фиброзное кольцо и смежные гиалиновые пластинки, обеспечивая амортизацию и упругую подвижность позвоночника. Таким образом, студенистое ядро выполняет три функции: служит точкой опоры для вышележащего позвонка; выполняет роль амортизатора и распределяет силы равномерно во все стороны; является посредником в обмене жидкости между фиброзным кольцом и телами позвонков.
Фиброзное кольцо состоит из крестообразно пересекающихся коллагеновых волокон, которые своими концами впаяны в краевые каемки тел позвонков. В отличие от бессосудистого ядра, фиброзное имеет обильно кровоснабжение. Задняя полуокружность кольца слабее передней, особенно в шейном и поясничном отделах позвоночника. Боковые и передние отделы межпозвонкового диска слегка выступают за пределы костной ткани, так как диск несколько шире тел смежных позвонков. Общая высота всех межпозвонковых дисков у новорожденного составляет 50% от высоты позвоночного столба. Вот почему новорожденные очень гибкие. По мере роста человека высота дисков уменьшается. У взрослого она составляет уже только 25% от высоты позвоночного столба. В результате уменьшается не только гибкость, но и высота позвоночника. Так к 70-ти годам позвоночник человека может уменьшиться на 5-15 см. Толщина межпозвонкового диска зависит от уровня его расположения и подвижности соответствующего отдела позвоночника. В наименее подвижном грудном отделе толщина дисков составляет 3–4 мм, в шейном отделе, обладающем бoльшей подвижностью, – 5–6, в поясничном отделе толщина дисков доходит до 10–12 мм, поскольку на этот отдел приходится максимальная нагрузка по оси.
Ссылка на видеоролик "межпозвонковый диск", инет.
Все позвонки, за исключением первого и второго шейных, имеют общий план строения. В позвоночном канале внутри позвоночного столба расположен спинной мозг, который обеспечивает связи головного мозга с периферией: внутренними органами, верхними и нижними конечностями [Википедия].
Связки позвоночника. По передней и задней поверхности тел позвонков лежат передняя и задняя продольные связки, волокна которых прочно вплетены в фиброзное кольцо каждого диска, представляя с ним единое целое. Обе продольные связки начинаются от I-II шейных позвонков и заканчиваются на уровне I-II крестцовых позвонков. Передняя продольная связка препятствует перегибанию позвоночника. В поясничном отделе позвоночника передняя связка более плотная, в отличие от задней, что создает предпосылку для развития грыж дисков в этой области.
Функции позвоночника. В норме позвоночный столб выполняет две основных задачи, которые с точки зрения механики кажутся диаметрально противоположными. С одной стороны, позвоночный столб должен быть гибким. С другой стороны, он должен быть жестким и негнущимся, особенно при нагрузке, для того чтобы поддерживать анатомические отношения и защищать элементы нервной системы [А.А.Клименко, Н.Г. Правдюк, Н.А.Шостак]. Уникальная структура позвоночника обеспечивает защиту спинного мозга, сопутствующих сосудов и внутренних органов, а также позволяет осуществлять контролируемые движения спины, шеи, головы. Нормальные сбалансированные физиологические изгибы позвоночника (шейный и поясничный лордоз, грудной и крестцовый кифоз) выполняют амортизирующую функцию и позволяют поддерживать вертикальное положение тела с минимальным мышечным напряжением, а вместе с эластичностью межпозвонковых дисков, равномерно распределять нагрузку по позвоночнику.
Ссылка на видеоролик «позвоночник и его строение»: (инет):
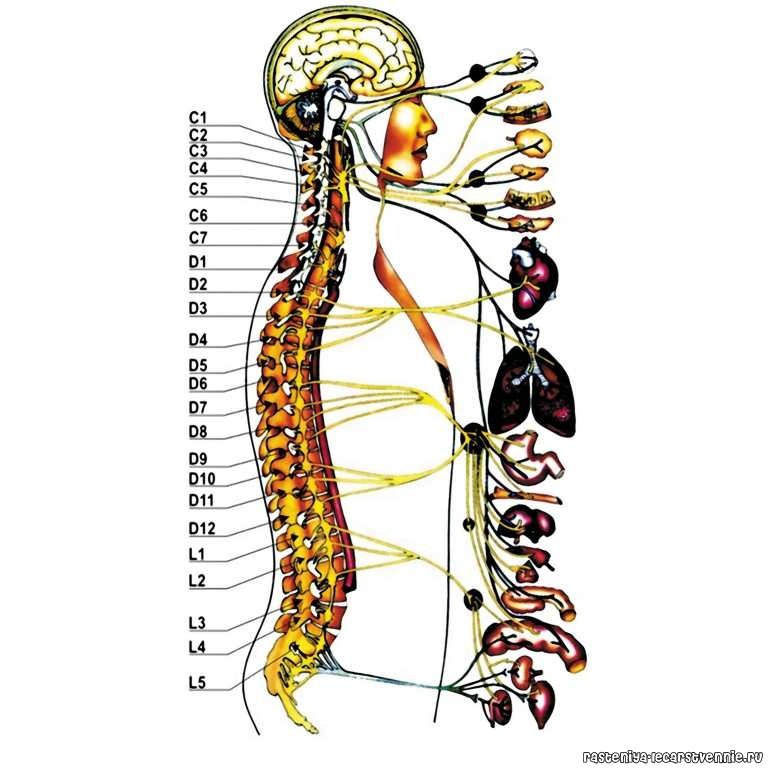
Рис. 3 Позвоночник человека. Сегментарная иннервация, связь с внутренними органами (инет).
Патологически измененные ткани позвоночника могут вторично вызывать патологические изменения в тканях органов, которые находятся в зоне иннервации пораженных позвонков.
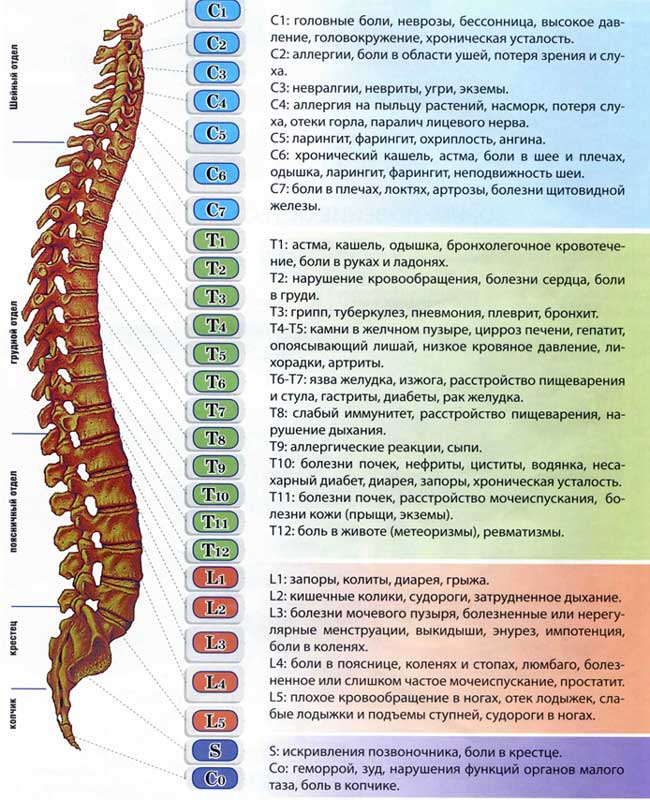
Рис. 4 Позвоночник человека. Соматическая сегментарная связь спинного мозга и нервных корешков с деятельностью внутренних органов (инет).
Исторические аспекты в терминологии дегенеративных заболеваний позвоночника
Обсуждая данную тему, дорогой читатель, мы предлагаем вам ознакомиться с многообразием терминов в определении дегенеративных болезней позвоночника, которые применялись в научном мире, в течение последних десятилетий и внесем некоторую ясность в понимание данной проблемы. В настоящее время до сих пор, как в практической медицине, так и у населения при обсуждении боли спины в обиходе более привычным и устоявшимся на территории бывшего СССР и теперь СНГ для определения патологии позвоночника стал термин «остеохондроз». В связи с этим давайте рассмотрим основные моменты истории развития терминологии обсуждаемой проблемы.
Термин «остеохондроз» (греч. оsteon - кость, chondros - хрящ, osis - суффикс, обозначающий патологическое состояние) – означает болезнь хряща, появился ещё в конце XIX века. Так в монографии Х. Люшка [vonLuschka.DieHalbgelenkedesMenschlichenKorpers. Berlin: G. Reimer, 1858] остеохондрозом была названа дегенерация только самого межпозвонкового диска (МПД). Затем в конце ХIХ – начала ХХ века боль в поясничной области и в нижней конечности объяснялась воспалительным заболеванием седалищного нерва и появился термин “радикулит”, с которым связывали воспаление спинномозговых корешков. В последующем немецкий ортопед Хильдебрандт (Hildebrandt) термин «остеохондроз» в 1933г., предложил для обозначения инволюционных (возрастных) изменений не только МПД, но и всего опорно-двигательного аппарата. Уже в 60–90-х годах прошлого века остеохондроз позвоночника был признан основной причиной боли в позвоночнике и паравертебральных тканях, а также корешковых синдромов [О.И.Мендель, А.С. Никифоров «Дегенеративные заболевания позвоночника, их осложнения и лечение», Регулярные выпуски «РМЖ», №4, от 23.02. 2006 стр. 247]. Таким образом, в смысл термина «остеохондроз» стали вкладывать всё больше и больше патологии, которая распространяется уже далеко за пределы тканей самого МПД. К примеру, И.Л.Клионер (Москва,1957г.) распространил смысл термина «остеохондроз» из межтеловой области (osteochondrosisintercorporalis) также и на задние отделы позвоночника — межпозвонковые суставы. Выдающийся ученый Я.Ю. Попелянский (Новокузнецк, Казань) в 60-х годах основываясь на работах немецких морфологов Х. Люшка и К. Шморля, ввел в отечественную литературу термин “остеохондроз позвоночника” и распространил его на весь класс дегенеративных поражений позвоночника. Школа Я.Ю.Попелянского предложила понимать «остеохондроз позвоночника», как процесс, когда первично поражается межпозвонковый диск, а вторично развиваются реактивные и компенсаторные изменения в костно-связочном аппарате и других отделах позвоночника, опорно-двигательном аппарате и нервной системе. Сторонники Я.Ю.Попелянского сделали «остеохондроз позвоночника», который ранее рассматривался как локальный межпозвонковый процесс, ответственным за весь сложнейший и разнообразный комплекс болевых, дистрофических и вегетативных синдромов, вплоть до негативного влияния на внутренние органы, наблюдаемых вообще у человека. Таким образом, школа Попеллянского расширила понимание термина “остеохондроз позвоночника”, объединив под ним патологию и костной, и хрящевых тканей МПД, а также суставов позвоночника, мышечной, сухожильной и нервной системы. В тоже время напомним изначальный смысловой перевод с греческого языка термин «остеохондроз» обозначал только патологию костной и хрящевой ткани.
Далее в 1984-1985г. г. была принята предложенная советским ученым И.П. Антоновым классификация болезней периферической нервной системы, в которую был включен “остеохондроз позвоночника”. Здесь имеются два положения, принципиально противоречащие международной классификации: 1) болезни периферической нервной системы и болезни костно-мышечной системы, к которым относятся дегенеративные заболевания позвоночника, являются самостоятельными и различными классами заболеваний; 2) термин “остеохондроз” применим только к дегенерации диска, и им неправомерно называть весь спектр дегенеративных заболеваний позвоночника [Н.А.Шостак, 2008,2010].
Учитывая большой объем сопоставляемых фактов и разноречивое толкование синдромов в медицинской литературе, была разработана единая рабочая схема ведения вертебро-неврологических больных и апогеем научной мысли явилась классификация вертеброневрологических синдромов: вертебральные, экставертебральные, а также нарушения двигательного стереотипа и его осложнения: нейродистрофические и туннельные [В.П.Веселовский, М.К.Михайлова и О.Ш.Самитов, 1994, С.В.Ходарева и др. 2001, А.И.Федин 2002].
В тоже время ни в одной из развитых стран мира, ни в одной медицинской классификации дегенеративно-дистрофических заболеваний нет нозологической единицы «остеохондроз позвоночника». Лишь в прежней германской классификации «остеохондроз» ранее обозначал классическую «грыжу Шморля». В «Американском словаре английского языка» Уэбстера остеохондроз позвоночника даже не упоминается, также как и в медицинских английских словарях. В Англии, например, традиционно используют некорректный термин «спондилоз». В США вместо привычного для нас термина «остеохондроз позвоночника» применяют термин «грыжа диска» или «повреждение диска». Этот термин применяют ортопеды и нейрохирурги. Боль в спине (синоним — дорсалгия) обычно используют врачи общей практики, хиропрактики и остеопаты. Термин «ишиас»- старое название поражении седалищного нерва (лат. N.ishiadicus), применялся в неврологии. Целый ряд неврологических симптомов дегенеративного заболевания позвоночника скрывается под термином «миофасциальная боль» (en: Myofascialpainsyndrome). Связь всех этих заболеваний с дегенерацией межпозвонкового диска, конечно же, не отрицается, но обозначения единого заболевания, объединяющего все эти симптомы до сих пор нет. И лишь в последнее время американские радиологи включили это понятие остеохондроз в свой официальный терминологический словарь по патологии поясничного диска. Радиологи определили термин «остеохондроз позвоночника», как патологический процесс, в отличие от термина «спондилёз», как инволютивный (процесс физиологического естественного старения) дегенеративный процесс [Википедия].
И уже в 1999 г. была рекомендована Международная классификация болезней и причин, с ними связанных, десятого пересмотра (МКБ10), которая является в настоящее время базовой для медицинской практики.
В МКБ10 дегенеративные заболевания позвоночника включены в класс ХIII «болезни костно-мышечной системы и соединительной ткани (М00–М99)». Блок «Дорсопатии» (М40-М54) включает группу заболеваний костно-мышечной системы и соединительной ткани, ведущим симтомокомплексом которых является боль в области туловища и конечностей невисцеральной этиологии, связанные с дегенеративными заболеваниями позвоночника на всех его уровнях от шейного до крестцового. Т.о. дорсопатия – это дегенеративные заболевания позвоночника, которые в большей степени проявляются болью. Латинское слово «dorsum» означает спина, хребет плюс греческое «pato» – страдание, болезнь. Отсюда следует, что тема дорсопатии это проблема боли в спине. Данное определение, «дорсопатия», в целом заменило известный термин «остеохондроз позвоночника» [М.В. Путилина, 2006; О.Л. Бадалян, 2007; А.А. Бова, 2008; Н.А.Шостак, 2010]. По мнению Н.А.Шостак, 2008-2010г. «термин “остеохондроз” применим к дегенерации только межпозвонкового диска, и им неправомерно называть весь спектр дегенеративных заболеваний позвоночника». Отсюда следует, что смысловая нагрузка термина “остеохондроз” в целом не несет в себе полную информацию о тех анатомических структурах позвоночника: костной, сухожильной, связочной, мягких тканей участвующих в комплексе сложных патологических процессов, приводящих к дегенерации позвоночника.
Таким образом, термин «дорсопатия» несёт в себе информацию поражения всего комплекса вышеперечисленных анатомических структур позвоночника, а не только межпозвонкового диска и термин «дорсопатия» в соответствии с МКБ10 должен заменить до сих пор применяющийся термин «остеохондроз позвоночника» [В.Л.Крыжановский, 2004, М.В.Путилина, 2006, О.Л.Бадалян, 2007, А.А.Бова, Н.А. 2008., Шостак,2010].
Актуальность проблемы дорсопатии (остеохондроз позвоночника)
В настоящее время дорсопатии занимают первое место в структуре заболеваний опорно-двигательной системы, приводя к длительной нетрудоспособности и инвалидизации больных [О.В.Воробьева, 2003, В.В.Алексеев, 2004, В.А.Парфенов, 2004, Е.С.Нургужаев, 2007 и др.]. Несмотря на достижения современной медицины, число пациентов с болями в спине становится всё больше и больше. Такая тенденция роста числа больных официально носит название рост показателя заболеваемости по типу неинфекционной эпидемии. Хотя термин «эпидемия» с классической позиции несёт информацию о неуклонном распространении инфекций. В последние десятилетия рост числа заболеваний по типу неинфекционной эпидемии касается не только болезней позвоночника, костно-мышечной системы, но и сахарного диабета, онкологических, сердечно-сосудистых и других болезней. Столь неутешительная информация и побуждает к поиску новых путей к решению данных проблем, в том числе и проблемы дорсопатии. В связи с чем, тема дорсопатии всё активнее исследуется и обсуждается на научных форумах [Н.А.Шостак, Кафедра факультетской терапии им. акад. А. И. Нестерова, РГМУ «Дорсопатии в практике терапевта — новые возможности лечения»,"Терапевтический архив" » 2003, № 12]. Статистические данные свидетельствуют о том, что в современном мире боль в спине испытывает каждый третий житель планеты после 25 и каждый второй после 40 лет. Боли в спине зачастую приводят человека к нетрудоспособности. К примеру, в возрасте старше 25 лет из-за хронической боли спины 30% населения нетрудоспособны как минимум неделю в году, после 40 лет – больше 60%, а затраты на лечение составляют около 80% всех затрат здравоохранения [Н.А.Шостак , 2005, А.С.Свиницкий, О.Б.Яременко, О.Г.Пузанова, Н.И.Хомченкова, 2006]!
Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводят проблему лечения боли в спине в ранг актуальной. Социально-экономическая значимость проблемы подтверждается и тем, что в число приоритетных направлений, рекомендованных ВОЗ к детальному изучению в рамках "Декады костей и суставов" [TheBoneandJointDecade 2000-2010 гг.] отнесены и боли в спине [WHO, 1999]. Следует отметить, что именно с позиции энергоинформационной медицины (ЭИМ) (см. раздел ментальная биорезонансная терапия и преимущества традиционной медицины) приходит понимание причин распространения болезней по типу неинфекционной эпидемии.
В тоже время парадокс в том, что многие вопросы диагностики и лечения боли в спине не решены и в настоящее время находятся на стадии обсуждения и изучения.
Механизм и причины развития дорсопатии (остеохондроз позвоночника)
В основе патологического процесса при дорсопатии лежат дегенеративно-дистрофические изменения дугоотростчатых суставов, межпозвонкового диска (МПД), спондилез, спондилоартроз, дисфункция мышечно-связочного аппарата, с возможным вовлечением смежных структур и нервного корешка [А.И.Федин, 2002; Н.А. Шостак, 2008; JD.Lurie; JN.Weinstein, 2001].
Разрушение хрящевой ткани, как МПД, так и дугоотростчатых суставов, возникающее при дегенеративных процессах в позвоночнике, сопровождается болевым синдромом. При этом со временем ремитирующий болевой синдром может принимать хронический характер и, как правило, ведет к значительным биомеханическим расстройствам [Мендель О.И. Никифоров А.С. Дегенеративные заболевания позвоночника, их осложнения и лечение «Регулярные выпуски «РМЖ», №4, от 23.02. 2006 стр. 247]. В целом дегенеративно-дистрофический процесс, постепенно развиваясь, проходит фазы, различающиеся формой морфологических или биохимических изменений [Л.А. Богачева Е.П. Снеткова,1996; Д.Р.Штульман, 2002, Я.Ю.Попелянксий,2005; А.А. Скоромец, 2009; М.В.Путилина, 2009].
В настоящее время в процессе развития дегенерации структур МПД по Осна, в зависимости от характера изменённых болезнью анатомических структур и типичных клинических проявлений выделяют четыре периода, четыре этапа [А.И.Осна,1973,1974]. Основой для их различения послужили характерный разрушительный процесс в анатомических структурах и типичные клинические проявления.
Первый период – это дезорганизация всех структур МПД, без вовлечения в процесс прилежащих структур. Проявляется люмбалгией (боль в спине), в связи с рефлекторным тоническим напряжением мышц.
Второй период – протрузия диска и функциональная нестабильность межпозвонкового двигательного сегмента. Клинически может вызывать рефлекторно-болевой синдром и синдромом компрессии (сдавление) корешка. Проявляется болью в спине и конечности. Компрессионные синдромы составляют только одну треть проявлений дегенерации позвоночника. Большинство же его проявлений — многочисленные рефлекторные синдромы. Для удобства их разделили на три большие группы: мышечно-тонические, нейро-дистрофические, вегетативно-сосудистые синдромы. При отсутствии лечения протрузия диска может привести сначала к экструзии, а затем и межпозвонковой грыже.
Экструзия отличается от протрузии тем, что на этой стадии формирования грыжи в фиброзном кольце диска появляются трещины, через которые пульпозная ткань начинает частично выпадать в позвоночный канал. С другой стороны, экструзия диска отличается от грыжи (ее еще называют секвестированной или истинной грыжей) тем, что фиброзное кольцо, хотя и имеет повреждения, но до конца не разорвано и выпячивание ядра диска (пролапс) имеет меньшие по сравнению с грыжей размеры.
Третий период - разрыв фиброзного кольца и развитие прямого конфликта содержимого пульпозного ядра со структурами позвоночного канала, что приводит к развитию синдрома компрессии спинномозгового нерва, ведущего к выраженному болевому синдрому.
Четвертый период - структурная перестройка всего двигательного сегмента с вовлечением прилежащих структур. Некоторая стабилизация клинических проявлений достигается вследствие формирования костных сращений между остеофитами и ограничением подвижности за счет фиброзных изменений в диске. В тоже время остеофиты (костные разрастания) тел позвонков и дугоотростчатых суставов приводят непосредственно к постоянной травматизации нервных корешков и мозговой оболочки [Ф.А, Хабиров, 2002; А. А.Скоромец, 1997; Н.Н.Кизименко, 2001; М.Х. Кариев, 2001;П.Г. Руденко, 2003; K.Okada, 1994; F. Stephen, 1995]. В тоже время в последние годы выявлено с помощью компьютерной (КТ) и/или магнитно-резонансной томографии (МРТ) что дегенеративно-дистрофические изменения позвоночника имеются, но данные лица не страдают болью в спине. Такие так называемые асимптомные грыжи дисков встречаются в 30-40% случаях, а в 20-30% случаев нет связи между выраженностью клинической картины и данными нейровизуализации [М.В. Путилина, 2009; Е.В. Подчуфарова, Н.Н. Яхно, 2005; J.A.Cullocb, E.E.Transfeldt,1997; W.F.Young, 2000).Таким образом, сам по себе дегенеративный процесс в позвоночнике может считаться лишь предпосылкой боли в спине, но не ее непосредственной причиной (Е.В.Подчуфарова, Н.Н. Яхно 2005; JH.Atkinson 2004].
Из доказанных факторов риска возникновения скелетно-мышечных болевых синдромов следует отметить наследственность, возраст (чаще между 30 и 40 годами, а с возрастом частота боли в спине увеличивается), статодинамические перегрузки, низкий уровень физической активности (гиподинамия), высококалорийная диета (в особенности в сочетании с гиподинамией), врожденные микроаномалии позвоночного, столба, таза, крестцово-подвздошных сочленений и конечностей, профессиональная деятельность (вибрации, подъем тяжести, некомфортная-антифизиолгоическая поза, курение, растяжение и переутомление связок и мышц, наличие протрузии, а также грыжи дисков (дискогеная боль), спинальный стеноз — сужение спинального канала, артропатию фасеточных (дугоотросчатых) суставов (фасеточный синдром), компрессию корешка в невральном отверстии позвонка, вследствие грыжи диска, остеофитов, гипертрофированной желтой связки и позвоночный стеноза (радикулярная боль), психосоциальные факторы, переохлаждения [Н.А. Шостак, А.А. Клименко, Н.Г. Правдюк, 2006; В.В. Алексеев, 2004; О.С. Левин, 2004; М.В. О.В.Воробьева, 2008, Путилина, 2009; R.J.Gatchel, M.A.Gardea, 1999].
Ссылка на видеоролик «что такое протрузия и грыжа межпозвоночного диска», инет:
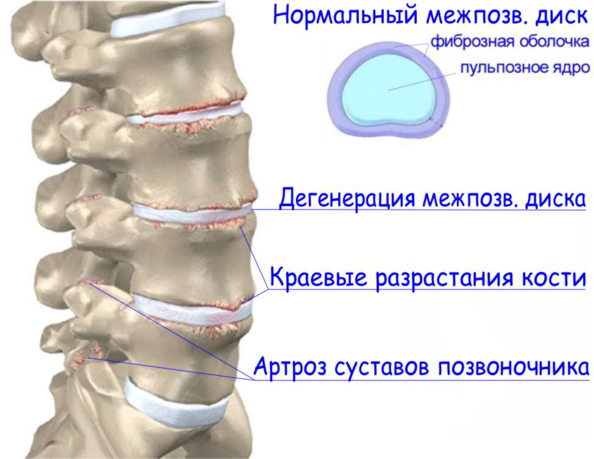
Рис. 5 Дегенеративно-дистрофические изменения позвоночника (инет)
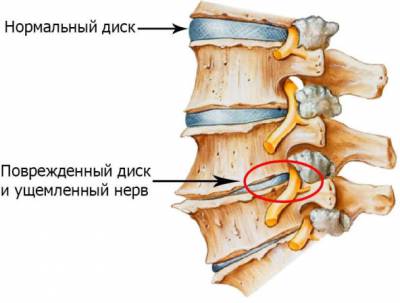
Рис. 6 Нормальный и разрушенный межпозвонковый диск (вид сбоку) - инет
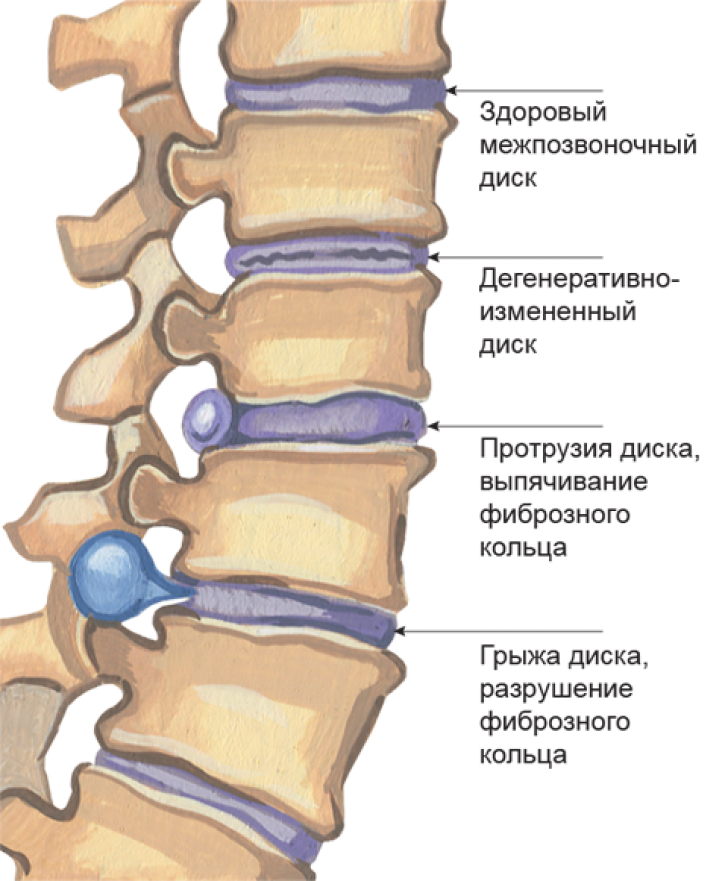
Рис 7 Стадии дегенеративно-дистрофического процесса МПД (вид сбоку) -инет
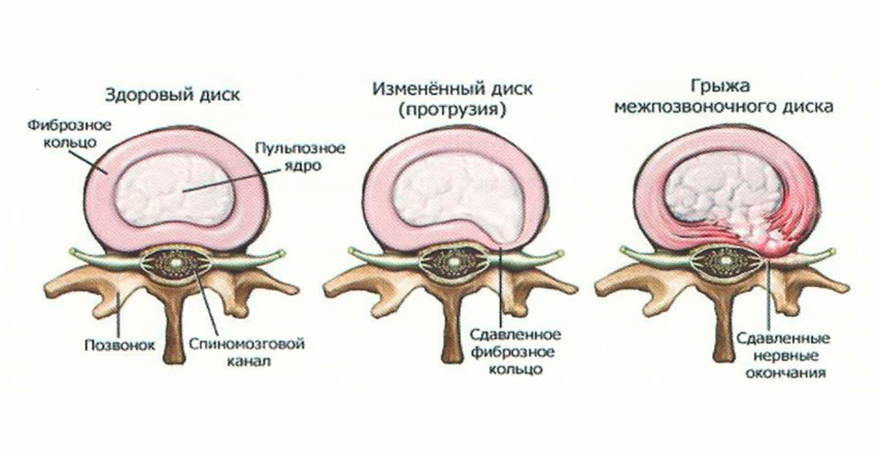
Рис.8 Стадии дегенеративно-дистрофического процесса МПД-инет.
Протрузия диска-фиброзное кольцо целое, грыжа диска-фиброзное кольцо разрушено.
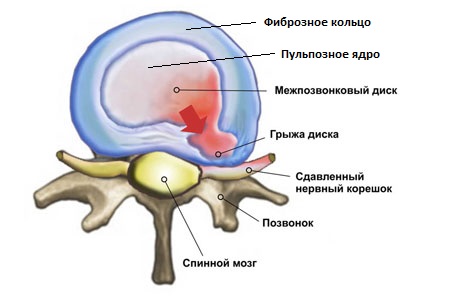
Рис.9 Грыжа межпозвонкового диска(вид сверху) - инет.
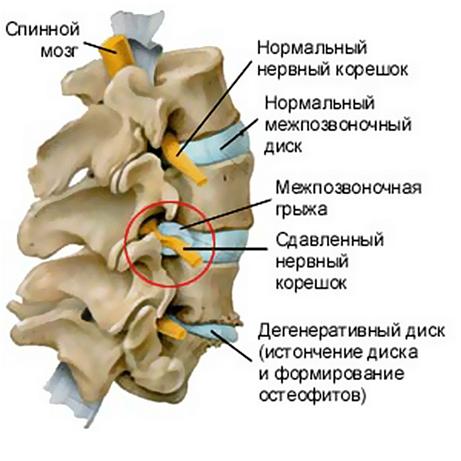
Рис. 10 Компрессия нервного корешка межпозпонковойй грыжей
Специальные методы исследования позвоночника
Рентгенологическая и магниторезонансная диагностика, УЗИ выявляют в различной степени снижение высоты, грыжи и протрузии дисков, дегенеративно-дистрофические изменения субхондральных пластин, деформации тел позвонков, краевые разрастания, смещения тел позвонков, уплощение поясничного лордоза, артрозы дугоотростчатых суставов и др. В случае проявления нестабильности двигательных сегментов, по-прежнему методом выбора остается функциональная рентгеноспондилография [А.Ю.Кинзерский, 1999, А.Ю.Кинзерский, Д.В. Медведев, 2007, В.А. Вдовиченко, 2001, Young W.F.,2000]. Дополнительно с диагностической целью может использоваться, в качестве экспресс-метода, вегетативный резонансный тест (ВРТ) в системе «Имедис-тест», Москва, позволяющий получать в процессе измерений количественные характеристики с проекционных зон патологически изменённых тканей позвоночника.
Терапия позвоночника при дорсопатии (остеохондроз позвоночника)
Уважаемые пациенты, современная терапия больных дорсопатиями должна быть комплексной, дифференцированной, максимально индивидуализированной и учитывать механизм и фазы течения заболевания. В настоящее время основным направлением терапии боли в спине является консервативная терапия [Л.Г. Агасаров, 2012; В.А. Хабиров, 2003; В.Ф. Кузнецов, 2004; О.С. Левин, 2004; Е.В. Подчуфарова, 2004; О.А. Тихая 2007; Е.С. Нургужаев, 2009; Н.А. Шостак, 2010; M.P. Jensen, R. H. Dworkin, A. R. Gammaitonietal. 2005]. Консервативные методы лечения можно условно разделить на медикаментозные и рефлекторные, являющиеся основными в лечении болевых синдромов спины [Я.Ю. Попелянский, 2008; B.W.Koes, 2006; R.H. Dworkin, M.P. Jense, A.R. Gammaitonietal., 2007].
Оперативное лечение далеко не всегда способно учитывать распространённость дегенеративно-дистрофических изменений, так как направлено на один - два позвоночно-двигательных сегмента. Кроме того, фиксация оперированных сегментов приводит к перегрузке соседних отделов, ускоряя развитие патологических процессов в них [Н.И. Галлиулин, 2001; Н.А. Шостак, 2008; М.В. Путилина, 2006, H.Hall, 2003]. При наличии стойкой дискогенной боли могут быть показаны манипуляции на диске (электротермоанулопластика) или оперативное лечение (передний спондилодез), а при патологии фасеточных суставов - интраартикулярное введение стероидов или радиочастотная невротомия. Однако инвазивность этих методов и отсюда возможность серьезных побочных действий заставляет искать новые возможности консервативной терапии хронической боли в спине [Л.Г. Агасаров,2001; Д.Р. Штульман, О.С. Левин, 2002, Е.В. Подчуфарова, 2005; H.Hall, 2003].
В тоже время исследовано, что универсально эффективных методов лечения хронической боли в спине нет. К примеру, нестероидные противовоспалительные препараты (НПВП), миорелаксанты, лечебные блокады, способствующие купированию острой боли в спине, при хронической боли малоэффективны и показаны лишь при ее обострениях [О.С. Левин, 2004].
Тем не менее, в настоящее время «золотым стандартом» противовоспалительной и анальгетической терапии при дорсопатиях являются НПВП [Т.Т. Батышева, Г.Я. Шварц, 2002; Е.Л. Насонов, Л.Б. Лазебник, Ю.Н. Беленков, 2006, Н.А. Шостак]. В алгоритм лечения включаются НПВП инъекционные, таблетированные, формы и локальная терапия НПВП - мазевые, кремовые и гелевые формы - препараты, способные глубоко проникать в кожу и подкожную клетчатку, блокируя болевые рецепторы [Е.В. Подчуфарова, 2004, Н.А. Шостак, 2008].
Однако следует учитывать, что НПВП, кроме действующих селективно, оказывают ряд побочных эффектов на организм человека: диспепсический (тяжесть, переполнение в желудке, раннее насыщение), гастропатический (нарушение нормальной деятельности желудка), энтеропатический (нарушение нормальной деятельности кишечника) и кардиопатический (нарушение нормальной деятельности сердца), холестопатический (нарушение нормальной деятельности желчного пузыря), а при длительном применении угнетают синтез глюкозамингликанов - компонентов хрящевой ткани, что ведёт к раннему старению структур диска. Всё это и ограничивает использование данных средств [Е.Л. Насонов, 2000; А.С. Свиницкий, О.Б. Яременко, О.Г. Пузанова, Н.И. Хомченкова, 2006]. Кроме того назначаются постизометрическая релаксация, массаж, лечебная гимнастика направленная на укрепление мышечного корсета или растяжение спазмированных мышц, с применением миорелаксантов (мидокалм, баклофен), обычно не дольше двух недель [А.В. Андреев, О.А. Громова, А.А. Скоромец, 2002].
Ссылка на видеоролик «Как излечить грыжу диска в домашних условиях», инет:
В настоящее время получил широкое распространение метод кинезитерапии д.м.н. С.М. Бубновского – это гимнастический комплекс, воздействующий не только на позвоночник, но и окружающие позвоночный столб суставы и мышцы, тем самым решает проблему недостатка движения (гиподинамии) глубоких мышц спины, со временем грыжа регрессирует. С.М. Бубновский впервые в мировой практике разработал систему лечения грыжи межпозвонковых дисков без применения корсетов и операции. Для купирования вертеброгенного (позвоночного) компонента боли применяют и методы мануальной терапии. При фасеточном (суставном) синдроме позвоночника паравертебрально проводят двустороннюю блокаду фасеточных суставов. Мой личный опыт неврологической практики показывает, что комплекс мероприятий направленный на укрепление собственного мышечно-сухожильного корсета - лечебная гимнастика при хронической боли в спине является базовым в реабилитации позвоночника и костно-мышечной системы. Практика подтверждает, что активная позиция самого пациента, есть гарантия успешного восстановления позвоночника.
На активизацию резервов организма больного направлен и метод вертеброревитологии-метод ручной коррекции позвоночника, д.м.н. И.М.Данилова (Украина) как альтернатива хирургическим методам лечения протрузии и грыжи межпозвонковых дисков. Методы терапии можно сочетать с иглорефлексотерапией [В.К. Фролков, 2009; Л.Г. Агасаров, 2001- 2012; В.А. Дробышев, А.Г. Кокоулин, Г. Стрепетов, А.М. Гантимурова, 2009; D.C.Cherkin, K.J.Sherman, R.A. Deyo, 2003; Дж. Мачоча, 2011]. При корешковом синдроме, особенность лечения состоит в применении средств, действующих на невропатическую (корешковую) боль, в том числе антидепрессантов (например, амитриптилина) и антиконвульсантов (карбамазепин). В остром периоде в стационарных условиях целесообразны эпидуральные блокады. Комплексные программы включают и методы физиотерапии. Широкое применение нашли гирудотерапия, аппаратная физиотерапия, ударно-волновая терапия, ортотракция,кинезотерапия, бальнеолечение [В.К. Фролков, С.А. Радзиевский, Л.Г. Агасаров, П.Г. ПАК, 2009; В.С. Лобзин, 1996; Л.В. Щербакова, 2005; Т.Батышева, Е.В. Костенко, К.А.Зайцев,2007; А.В. Шакула, В.Д.Сидоров, Л.И.Дергачева, 2008;C.M. Epstein, JJLah, K, Meador, JD. Weissman, LE. Gaitan, B. Dihenia, 1996; R. Hoffman, N. Boutros, R.Berman.J.Krystal, D. Charney, 1998].Результативным способом лечения больных дорсопатией является фармакопунктура – локальное введение медикаментов в акупунктурные, триггерные и другие пункты [Н.Е.Путилина, 2001, Левин О.С.2004, Агасаров Л.Г., Тихая О.А., Болдин А.В. 2006].
Именно локальное воздействие на указанные триггерные точки является главным патогенетическим подходом к лечению спондилогенных и невертеброгенных проявлений дорсопатии [Дорсопатии в практике терапевта — новые возможности лечения, "Терапевтический архив"2003, № 12]. Повышение эффективности терапии дорсопатии может быть достигнуто и при использовании лимфотропной терапии [З.В.Кузьмина, 2008].
В последние годы разрабатывается биологическая стратегия лечения, направленная на предупреждение вырождения диска и его восстановление позволяющая запускать процессы регенерации [A.G.NerlichR.Schaaf, B.Walchlietal. 2007]. Исследуется возможность аутогенного внедрения генетически измененных in vitro клеток хрящевой ткани [VanderBijl P. 2003] и использования стволовых клеток [C.Weiler, A.G.Neriich, B.E. et al.Bachmeier,2005]. Однако такие методы терапии проходят только стадию эксперимента.
В тоже время анализ отечественной и международной литературы показывает, что ни мануальная терапия, ни физиотерапия, ни тракция позвоночника, а также другие методы лечения боли спины при дорсопатии, рекомендованные ВОЗ, не решили проблему [Н.А.Шостак Дорсопатии в практике терапевта - новые возможности лечения "Терапевтический архив" 2003, № 12].
В последнее десятилетие все более активно внедряется хондропротекторная терапия - новая современная стратегия в лечении дорсопатии, предусматривает воздействие на метаболизм межпозвонкового диска, в особенности в случае хронической боли в спине и может являться альтернативой применения НПВП (см раздел ниже).
Хондропротекторная терапия позвоночника при дорсопатии
Поскольку хондропротекторная терапия достаточно новая тема, рассмотрим эту тему несколько подробнее. Известно, что МПД являясь разновидностью хрящевой ткани, богат протеогликанами (ПРГ) - сульфатированными глюкозаминогликанами, а также коллагеном I и II типов. ПРГ пульпозного ядра и фиброзного кольца представлены хондроитин сульфатами, гомологичные ПРГ суставных хрящей периферических суставов, а также кератансульфатом. В процессе дегенерации происходит постепенное уменьшение содержания сульфатов в диске, а в пролабирующем пульпозном ядре их содержание составляет менее 50%. В связи с чем, современные принципы комплексной терапии дорсопатии предусматривают использование так называемых хондропротекторов (ХП), восстанавливающих структуру пораженной хрящевой ткани.
ХП выпускаются для наружного (мази), инъекционного (ампулы) и пероорального (капсулы, таблетки) приема [О.С. Левин, 2004; Е.С. Нургужаев, 2009; С.К.Макина, 2013, C.T.Bassleer; J.P.Comban, S. Bougaretetal., 1998; W. J. Blitterswijk, JosCMvandeNes, P. Wuisman, 2003].
ХП называют препаратами длительного воздействия, так как эффект их влияния на структуру ткани хряща проявляется очень медленно – через полгода от начала лечения и дольше. Целесообразно начинать прием ХП на ранних стадиях болезни, когда хрящ еще способен к восстановлению.
Лечение ХП проводится длительными курсами, продолжительностью не менее 4-х месяцев. Перерыв между 1-м и 2-м курсами – 2-3 месяца, далее врач определяет длительность терапии, в зависимости от состояния пациента. ХП действуют медленно, зато обезболивающий эффект от их применения сохраняется до 3-6 месяцев. Считается, что эффект от внутримышечного введения ХП наступает значительно быстрее, чем при приеме ХП внутрь. В настоящее время доказана более высокая эффективность применения ХП методом фармакопунктуры, т.е. в триггерные (болевые) точки. Курс лечения состоит из 10-20 инъекций. Затем назначаются препараты для приема внутрь.
Классификация ХП в зависимости от
времени их внедрения в медицинскую практику:
Выделяют 3 поколения ХП:
•Первое поколение: Румалон, Алфлутоп.
•Второе поколение: глюкозамины, хондроитинсульфат, гиалуроновая кислота.
•Третье поколение: хондроитинсульфат + гидрохлорид.
Классификация ХП в зависимости от их состава:
1-я группа – препараты на основе хондроитинсерной кислоты (хондроитинсульфата): Хонсурид; Хондроксид;•Хондролон;•Мукосат;•Структум;•Артрон,
2-я группа – препараты из хряща и костного мозга животных (в том числе рыб): •Румалон; •Алфлутоп,
3-я группа - мукополисахариды: Артепарон,
4-я группа – препараты глюкозамина: •Дона;•Артрон,
5-я группа – препараты комплексного состава: •Артрон комплекс; Терафлекс; •Формула-С.
6-я группа – препарат Артродар, обладающий не только хондропротекторными, но и противовоспалительными свойствами.
Список ХП наиболее часто применяемые:
•Артра (США, в таблетках);
•Дона (Италия, раствор для инъекций и порошок для приема внутрь);
•Структум (Франция, капсулы);
•Терафлекс (Великобритания, капсулы);
•Алфлутоп (Румыния, раствор для инъекций);
•Эльбона (Россия, раствор для инъекций);
•Хондролон (Россия, раствор для инъекций);
•Хондроитин АКОС (Россия, капсулы);
•Формула-С (Россия, капсулы);
•КОНДРОнова (Индия, капсулы, мазь);
•"Жабий камень" (Россия, капсулы, бальзам и крем-БАД).
Показания и противопоказания к ХП:
Показаниямя к ХП: заболевания, связанные с разрушением хряща – в первую очередь, в суставах: •артрозы (коксартроз, гонартроз, артрозы мелких суставов и др.); •артриты и периартриты (воспалительные заболевания суставов и околосуставных тканей); •остеохондроз; •спондилез (образование костных наростов на позвонках); •дистрофические изменения суставного хряща; •травмы суставов; •восстановительный период после операций на суставах;•пародонтоз.
Противопоказания к ХП: беременность, кормление ребенка грудью, аллергическая реакция на препарат.
С осторожностью хондропротекторы назначают при заболеваниях системы пищеварения.
ХП для приема внутрь:
Дона, Структум, Артра, Пиаскледин, Терафлекс, Формула-С и др.
Их действие на организм начинает проявляться лишь спустя 3 месяца от начала лечения, и только через полгода создается устойчивый эффект. Несмотря на длительный прием, переносятся ХП обычно хорошо, не оказывая побочных действий.
ХП для инъекций:
Алфлутоп, Адгелон, Нолтрекс, Хондролон, Эльбона и др.
В настоящее время из группы ХП всё более активно применяется биотехнологический препарат Алфлутоп (Alflutop) [Л.Г. Агасаров, О.А. Тихая, 2007; О.С. Левин, 2004, 2008, А.Б. Зборовский, Е.Э. Мозговая, 2006; Е.С. Нургужаев, Д.А. Митрохин, Б.Н. Раимкулов, 2009; Т.В.Мироненко, В.В. Борисенко, 2011, С.К.Макина, 2013]. Алфлутоп – натуральный инъекционный ХП, улучшающий метаболизм в хрящевой ткани. Препарат содержит депротеинизированный и обезжиренный биоактивный концетрат четырех видов мелкой морской рыбы (0,1 мл в 1,0 мл раствора). В состав Алфлутопа входят гликозаминогликаны (мукополисахариды): гиалуроновая кислота, хондроитин-6-сульфат, хондроитин-4-сульфат, дерматансульфат, кератан сульфат, а также свободные аминокислоты, полипептиды, микроэлементы (Na, K, Fe, Са, Mg, Cu, Zn). Эти вещества являются субстратом для синтеза ПРГ хряща, защищающие болевые рецепторы синовиальной оболочки от раздражения, улучшающие свойства синовиальной жидкости и обменные процессы в хряще.
В целом Алфлутоп с хондропротективными и противовоспалительными свойствами предотвращает разрушение макромолекулярной структуры основного вещества соединительной ткани, стимулирует процессы восстановления хрящевой и околосуставных мягких тканей. Кроме того этот препарат, включая торможение биосинтеза медиаторов воспаления, оказывает противовоспалительное и противоболевое действие [Н.И.Коршунов, 2008; О.С.Левин, И.А.Мосейкин, А.Ю.Казаков, 2008]. Протеогликаны, входящие в состав Алфлутопа, оказывают трофическое действие и обладают замещающим эффектом, достоверно увеличивая МРТ-показатели гидрофильности, высоты хряща и однородности костной ткани [Н.И. Коршунов, 2008; О.С. Левин, И.А. Мосейкин, А.Ю. Казаков, 2008]. Противопоказания: возраст до 18 лет; индивидуальная непереносимость препарата. Возможные побочные эффекты – боли в мышцах и суставах вокруг места внутримышечного введения препарата.
Адаптивная биорезонансная терапия позвоночника
(см. раздел сайта: Биорезонансная терапия)
Ссылка на видеоролик Биорезонансная терапия позвоночника Академик Цыганков В.А.,инет.
Адаптивная биорезонансная терапия (БРТ) – достаточно новая аппаратная технология, основанная на применении низкоинтенсивных частотно-волновых сигналов [В.Е.Илларионов, В.Б.Симоненко, 2007, М.Ю.Готовский, 2010] и базируется на использовании электромагнитного излучения и электрического тока в частотном ритме функционирования живой материи [Ю.Ф.Перов, 2007, Л.В.Чернецова, 2007, Л.В.Шарова, 2007, C.Smith, 2004].
Резонансное действие электромагнитных полей даже при низкой интенсивности воздействия оказывает существенное влияние на важнейшие биохимические процессы, такие как окислительное фосфорилирование и синтез белков [Н.Р. Деряпа и соавт.,1985; Л. Детари, В. Карцаги,1984; Т.В. Чернышева, 2009].
БРТ в отличие от большинства известных методов физиотерапии, не связан с нагревом тканей и относится к «лечебным факторам малой интенсивности», что позволяет расширить спектр показаний к его применению, и может эффективно дополнять методы классической медицины [М.Ю. Готовский, Ю.Ф. Перов, Л.В. Чернецова, 2008, 2010].
В плане терапии дорсопатии доказана высокая эффективность применения БРТ при шейном остеохондрозе [Л.В.Усачева, 2002, Л.В.Шарова,2004], пояснично-крестцовой дорсопатии в особенности в сочетании с ХП Алфлутоп [Л.Г.Агасаров, С.К.Макина, 2013].
В целом БРТ в сочетании с ХП может служить альтернативой к назначению нестероидных противовоспалительных препаратов (НПВП) или приводить к снижению их применяемой дозы.
Нестероидные противовоспалительные препараты (НПВП)
Уважаемый читатель, в настоящее время информации о НПВП в СМИ в изобилии. Но, тем не менее, сохраняя ваше личное время, мы поместили реферативный материал о НПВП и здесь.
Нестероидные противовоспалительные препараты или по-другому нестероидные противовоспалительные средства, или агенты (НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление. НПВП преимущественно должны назначаться в острый период, оптимально в первые двое - трое суток.
К сожалению, врачи различного профиля тотально увлеклись назначением НПВП при множестве заболеваний, как детям, так и взрослым, поскольку НПВП являются «золотым стандартом» противовоспалительной и анальгетической терапии дорсопатии [Т.Т. Батышева, Г.Я. Шварц, 2002; Е.Л. Насонов, Л.Б. Лазебник, Ю.Н. Беленков, 2006]. При этом, несмотря на столь негативное влияние НПВП на организм человека, преследуется преимущественно лишь одна цель-купирование боли. Кроме того, практика показывает, что назначаются 2-3 НПВП в инъекциях одновременно, в сочетании с таблетированными, мазевыми формами. И в большинстве случаев такое агрессивное лечение осложняется типичными проявлениями побочных эффектов НПВП: гастропатическими (диспепсия, гастрит, язва) и кардиопатическими эффектами (вплоть до развития инфаркта миокарда). Наиболее часто статистически встречаемые побочные эффекты связаны с приемом НПВП. К примеру, в США из всех госпитализаций, связанных с побочными эффектами применения лекарственных средств, 43 % случаев приходятся на долю НПВП, в большинстве из которых можно было избежать. «Высокая эффективность применения НПВП при болевом синдроме, воспалении и лихорадке, возможность приобретения лекарства без рецепта объясняет их «популярность» среди разных групп населения. В США ежегодно продают около 30 млрд таблеток НПВП, в развитых странах эти препараты получают 20-30% лиц пожилого возраста, среди которых около 30% вынуждены принимать эти препараты, несмотря на наличие факторов риска развития нежелательных явлений как со стороны желудочно-кишечного тракта (ЖКТ), так и сердечно-сосудистой системы. Огромный объем потребления НПВП выливается в серьезные клинические и экономические проблемы. К примеру, в США в 1997 г. НПВП стали причиной 107 тыс. госпитализаций и 16 500 смертей. Для сравнения надо сказать, что от рака шейки матки в том же году умер 4441 человек, от множественной миеломы - 10 503, от ВИЧ-инфекции -16 665 человек. Стоимость лечения НПВП-гастропатии и ее осложнений превышает в США 4 млрд дол. в год» [О.В.Котова «НПВП: в поисках золотой середины-соотношение «езопасность/эффективность» Справочник поликлинического врача/№1/2013]. В последние годы в медицинской литературе появились множество публикаций, содержащие эмоциональные высказывания о «чрезмерной цене» применения НПВП для лечения боли. Их логика достаточно проста — применение НПВП не всегда позволяет полностью купировать боль и является лишь симптоматической терапией, направленной на улучшение качества жизни больного, но не решающей проблему прогрессирования основного заболевания. То есть боль уменьшается, но сам патологический процесс в диске прогрессирует. Использование НПВП может ассоциироваться с риском развития угрожающих жизни осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистой системы [С.К.Зырянов,О.Н. Нельга, Ю.В. Белоусов, Терапия боли: как снизить риск развития неблагоприятных побочных реакций. ConsiliumMedicum, 2007; 9 (2): 65-7; Н.А.Осипова, В.В.Петрова, М.В.Лукьянов «Российский опыт применения комбинированного анальгетика Залдиара при боли в суставах», РМЖ, 2006; 14 (255): 1815-9; J.Hochman, N.Shah, What Price Pain Relief Circulation, 2006; 113:2868-70].
Классификация НПВП в зависимости от химической структуры: (Википедия):
Группа «Кислоты»
· Салицилаты: ацетилсалициловая кислота (аспирин), дифлунизал, лизинмоноацетилсалицилат.
· Пиразолидины: фенилбутазон, метамизол натрия.
· Производные индолуксусной кислоты: индометацин, сулиндак, этодолак.
· Производные фенилуксусной кислоты: диклофенак, ацеклофенак.
· Оксикамы: пироксикам, теноксикам, лорноксикам, мелоксикам, артоксан,
· Производные пропионовой кислоты: ибупрофен, напроксен, флурбипрофен, кетопрофен, тиапрофеновая кислота.
· Некислотные производные
· Алканоны: набуметон.
· Производные сульфонамида: нимесулид, найз, целекоксиб, рофекоксиб.
Классификация НПВП по силе противовоспалительного действия средних доз:
MAX ↓Индометацин
↓Флурбипрофен
↓Диклофенак натрия
↓Пироксикам
↓Кетопрофен
↓Напроксен
↓Ибупрофен
↓Амидопирин
MIN ↓Аспирин
Классификация НПВП по анальгезирующему действию средних доз:
MAX ↓Кеторолак
↓Кетопрофен
↓Диклофенак натрия
↓Индометацин
↓Флурбипрофен
↓Амидопирин
↓Пироксикам
↓Напроксен
↓Ибупрофен
MIN ↓Аспирин
Наиболее известные представители НПВП - это аспирин, ибупрофен, диклофенак. В отношении Аспирина (НПВП группа «Кислоты»), доказано, что он противопоказан детям до 12 лет в связи с возможным развитием у них синдрома Рея и может привести к развитию аспириновой бронхиальной астме(в 0,5% случаев). Аспириновая бронхиальная астма обычно возникает в течение 1 часа после приема препарата. Побочные эффекты препаратов группы индола (индолуксусной кислоты), например, индометацина, сводятся к поражению ЦНС: головокружение, нарушение координации движений; препаратов группы пиразолона (Анальгин, Баралгин (комбинированный препарат на основе метамизола натрия), Бутадион): лейкопения, агранулоцитоз.
Кроме того известно, что НПВП неселективно (неизбирательно) ингибируют изоэнзимы циклооксигеназу-1 и циклооксигеназу-2, что может привести при длительном их приеме к язвенной болезни и кровотечениям в желудочно-кишечном тракте (ЖКТ). Этот недостаток НПВП неизбирательного действия послужил причиной разработки препаратов нового поколения, блокирующих только ЦОГ-2 (фермент воспаления) и не влияющих на работу ЦОГ-1 (фермента защиты).
Таким образом, считается, что селективные (избирательного действия) НПВП нового поколения практически лишены ульцерогенных побочных эффектов (поражение слизистой оболочки органов пищеварительного тракта), связанных с длительным приемом неселективных НПВП, но повышают риск развития тромботических осложнений.
Новые НПВП, которые избирательно (селективно) ингибируют только циклооксигеназу-2(ЦОГ-2). К таковым относятся коксибы: Целекоксиб, Рофекоксиб, Валдекоксиб, Парекоксиб, Лумиракоксиб, Эторикоксиб, Фирококсиб.
Классификация НПВП по механизму действия делит их на 4 группы (причем деление на «преимущественные» и «специфические» ингибиторы ЦОГ-2 является во многом условным):
1. Селективные ингибиторы ЦОГ-1 (низкие дозы ацетилсалициловой кислоты).
2. Неселективные ингибиторы ЦОГ (большинство «стандартных» НПВП).
3. Преимущественно селективные ингибиторы ЦОГ-2 (нимесулид, мелоксикам).
4. Специфические (высокоселективные) ингибиторы ЦОГ-2 (коксибы)» [О.В.Котова «НПВП: в поисках золотой середины-соотношение «безопасность/эффективность» Справочник поликлинического врача/№1/2013].
Побочные эффекты НПВП со стороны желудочно-кишечного тракта:
Являясь в большинстве своем кислотами, они оказывают прямое раздражающее действие на слизистую желудка. Наиболее частые проявления: тошнота, диспепсия, язва желудка и двенадцатиперстной кишки, желудочно-кишечное кровотечение, диарея. Риск изъязвления напрямую зависит от дозы и продолжительности лечения. Для снижения вероятности язвообразования необходимо использовать минимальную эффективную дозу препарата в течение минимального периода времени. Данные рекомендации, как правило, игнорируются. Фактор, от которого зависят площадь и скорость возникновения повреждения слизистой оболочки желудка, — внутрижелудочное значение рН. Чем выше рН, тем меньше зона кровоточивости слизистой оболочки. Поэтому при длительном приёме НПВП возникает необходимость проводить внутрижелудочное исследование рН. Побочные эффекты со стороны ЖКТ можно уменьшить, применяя препараты, подавляющие кислотообразование (напр., из группы ингибиторов протонной помпы — омепразол). Несмотря на эффективность данной методики, продолжительная терапия по этой схеме будет экономически невыгодна.
Побочные эффекты НПВП со стороны сердечно-сосудистой системы.
Приём НПВП вызывает дисфункцию эндотелия и подавление противосвёртывающей системы крови. В связи, с чем возможно развитие инфарктов миокарда, инсультов и тромбозов периферических артерий. Для отдельных представителей НПВП частота осложнений со стороны сердечно-сосудистой системы оказалась настолько велика, что они были полностью отозваны из обращения фирмами-производителями (рофекоксиб, вальдекоксиб). Мета-анализ 2011 года, объединяющий данные о более чем 800 тысячах принимавших НПВП пациентов, показал, что минимальный риск развития сердечно-сосудистых осложнений отмечался при приеме напроксена, а также ибупрофена в низкой дозе. В то же время, приём широко используемого диклофенака был связан с существенным повышением риска развития сердечно-сосудистых осложнений.
Побочные эффекты НПВП со стороны почек.
НПВП приводят к снижению почечного кровотока. За счёт этого возможно развитие острой почечной недостаточности, а также задержка натрия и воды в организме, приводящие картериальной гипертензии и сердечной недостаточности. При длительном приёме НПВП возможно развитие анальгетической нефропатии, частота которой прямо связана с суммарной дозой НПВП, принятой пациентом в течение жизни. Сравнительно редко возникают следующие осложнения: интерстициальный нефрит, нефротический синдром, острая почечная недостаточность, острый сосочковый некроз, фотосенсибилизация, фотодерматиты являются часто наблюдаемыми побочными эффектами многих НПВП.
Прочие эффекты применения НПВП.
Повышение печёночных ферментов, головная боль, головокружение. Не являются типичными, но встречаются: сердечная недостаточность, гиперкалиемия, спутанность сознания, бронхоспазм, сыпь.
Применение НПВП при беременности.
Не рекомендуется применять препараты группы НПВП при беременности, особенно в третьем триместре. Хотя прямых тератогенных эффектов не выявлено, считается, что НПВП могут вызвать преждевременное закрытие артериального (Боталлова) протока и почечные осложнения у плода. Так же имеются сведения о преждевременных родах. Несмотря на это, аспирин в сочетании с гепарином успешно применяется у беременных с антифосфолипидным синдромом. По последним данным канадских исследователей применение НПВП на сроках до 20 недель беременности ассоциировалось с повышенным риском невынашивания (выкидыша), риск выкидыша увеличивался в 2,4 раза вне зависимости от дозы принимаемого препарата [Справочник Видаль. Лекарственные препараты в России: Справочник. М.: АстраФармСервис, 2007].
Говоря о НПВП нового поколения, например, «Целекоксиб» и у него, к сожалению, имеется обширный список побочных эффектов. Препарат способен отрицательно воздействовать на все системы человеческого организма. Чаще всего появляются следующие побочные эффекты Целекоксиб: со стороны пищеварительной системы: НПВП-гастропатия, боль в животе, тошнота, рвота, изжога, снижение аппетита, диарея; при длительном применении в больших дозах - изъязвление слизистой оболочки ЖКТ, желудочно-кишечное кровотечение, кровотечение из десен, нарушение функции печени (повышение активности "печеночных" трансфераз). Со стороны нервной системы: головная боль, головокружение, сонливость или бессонница, депрессия, возбуждение. Со стороны органов чувств: снижение слуха, шум в ушах. Со стороны сердечно-сосудистой системы: повышение артериального давления, тахикардия. Со стороны дыхательной системы: снижение устойчивости к инфекциям дыхательных путей (синусит, ринит, фарингит), боль в горле, кашель, одышка, бронхоспазм. Со стороны мочевыделительной системы: почечная недостаточность, отечный синдром. Со стороны органов кроветворения: агранулоцитоз, лейкопения, анемия, тромбоцитопения. Аллергические реакции: кожная сыпь, зуд, крапивница, фотосенсибилизация, ангионевротический отек. Прочие: алопеция, повышенное потоотделение, маточное и геморроидальное кровотечение. Взаимодействие с другими лекарственными средствами Целекоксиб: снижает эффективность урикозурических лекарственных средств, усиливает действие антикоагулянтов, антиагрегантов, фибринолитиков; побочные эффекты глюкокортикостероидов, минералокортикоидов и эстрогенов; снижает эффективность гипотензивных лекарственных средств и диуретиков; повышает гипогликемическое действие производных сульфонилмочевины. Снижает эффективность ингибиторов АПФ, повышает риск возникновения почечной недостаточности.
Противопоказания к применению Целекоксиб: Гиперчувствительность, аллергические реакции на ацетилсалициловую кислоту и др. нестероидные противовоспалительные средства, сульфонамид-содержащие лекарственные средства, полное или неполное сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимости ацетилсалициловой кислоты или др. НПВС (в т.ч. в анамнезе), пептическая язва в стадии обострения или кровотечение из ЖКТ, колит, хроническая сердечная недостаточность (II-IV ст. по NYHA), операция аорто-коронарного шунтирования, ИБС (клинически подтвержденная), заболевания переферических артерий и выраженные цереброваскулярные заболевания, тяжелая печеночная/почечная недостаточность, беременность, период лактации, детский возраст (до 18 лет). С осторожностью применяют у пациентов с язвенной болезнью желудка и 12-перстной кишки (в т.ч. в анамнезе), желудочно-кишечное кровотечение в анамнезе; при одновременном приеме варфарина и др. антикоагулянтов, ингибиторов CYP2C9; при отеках, задержке жидкости, у больных с печеночной недостаточностью средней степени тяжести, заболеваниями сердечно-сосудистой системы.
Заключение
Проблема восстановительной коррекции хронических заболеваний, с прогрессирующим течением, в том числе и дорсопатии, не может быть решена путем использования только одного лечебного фактора. Учитывая обширный список, достаточно тяжелых побочных эффектов применения НПВП, как общепризнанного на данный момент времени «золотого стандарта» противовоспалительной и анальгетической терапии при дорсопатии, мы постарались осветить возможные методы и способы лечения на сегодняшний день. В индивидуальных беседах с пациентами приходящих к нам на прием мы доводим до их сведения информацию, изложенную выше.
Личный опыт лечения пациентов дорсопатией показывает, что наши пациенты преимущественно обходятся без НПВП, часть - минимальными дозами НПВП в таблетированной форме, в редких случаях назначаются НПВП инъекции. Для достижения стабильных результатов настаиваем на необходимости повышения физической активности с целью укрепления собственного мышечно-сухожильного корсета: постоянные занятия лечебной гимнастикой, посещения спортзалов, бассейна, а также соблюдении рационального питания и изменения образа мышления (см. раздел сайта ментальная терапия).
С благодарностью и признательностью к Вам, дорогие друзья, Макина Сауле Карыбаевна.
Желаю всем нам КРАСИВОГО ЗДОРОВЬЯ!